Wie funktioniert ein Spermiogramm?

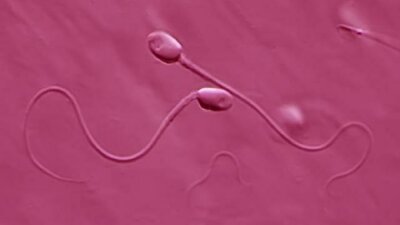
Das Spermiogramm beurteilt Anzahl, Konzentration, Form und Beweglichkeit der Spermien
© Panthermedia/Martin Kreutz
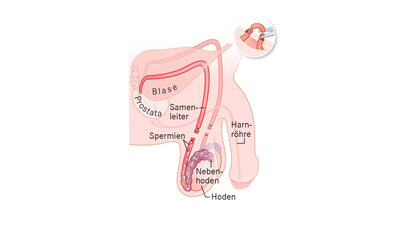
Geht der Wunsch, ein Kind zu zeugen, trotz aller Versuche nicht in Erfüllung, kann das viele Gründe haben – sowohl bei ihr als auch bei ihm. Mit einem Spermiogramm lassen sich in solchen Fällen wichtige Aspekte der Zeugungsfähigkeit des Mannes überprüfen. Dabei analysiert der Arzt das Ejakulat – also die Samenflüssigkeit – nach einem standardisierten Verfahren. Im Mittelpunkt steht dabei die mikroskopische Beurteilung der Samenzellen (Spermien) hinsichtlich ihrer Anzahl, ihrer Form und ihrer Beweglichkeit.
Von der WHO festgesetzte Normwerte
Die zu den Standardtests gehörigen Normwerte eines Spermiogramms hat die Weltgesundheitsorganisation WHO im Jahr 2010 neu festgelegt. Sie beruhen auf den Ergebnissen von Ejakulatuntersuchungen bei fruchtbaren Männern. Ein auffälliges Spermiogramm bedeutet allerdings nicht automatisch, dass ein Mann unfruchtbar ist. So kann beispielsweise Stress, Rauchen oder übermäßiger Alkoholkonsum die Qualität der Samenzellen vorübergehend beeinträchtigen. Deshalb muss der Arzt, in der Regel ist es ein Urologe, einen krankhaften (pathologischen) Befund mit einer zweiten, im Abstand von mindestens sieben Tagen durchgeführten Spermauntersuchung bestätigen.
Warum wird ein Spermiogramm gemacht?
Dass Paare erfolglos versuchen schwanger zu werden, ist mit Abstand der häufigste Grund für ein Spermiogramm. Mit der Untersuchung lässt sich prüfen, ob eine schlechte Qualität oder eine nicht ausreichende Zahl der Samenzellen dafür verantwortlich sein könnte, dass der Kinderwunsch nicht in Erfüllung geht. Darüber hinaus setzen Ärzte die Diagnosemethode auch bei Männern nach einer Sterilisation (Vasektomie) ein. Mit Hilfe des Spermiogramms können sie dann feststellen, ob der Eingriff erfolgreich war und das Ejakulat tatsächlich keine Spermien mehr enthält.

Vielen Männern fällt bei diesem Thema der Gang zum Arzt schwer
© BrandXPictures/ RYF
Wie wird die Spermaprobe gewonnen?
Damit der Arzt ein aussagekräftiges Spermiogramm erstellen kann, muss die Samenflüssigkeit frisch sein. Am zuverlässigsten und unkompliziertesten lässt sich das bewerkstelligen, wenn der Mann an dem Ort, an dem die Analyse auch durchgeführt wird, masturbiert und das Ejakulat in einem sterilen Probenbehälter auffängt, den er dann gleich abgibt. Urologische Praxen und Krankenhäuser haben in aller Regel einen speziellen Raum, in dem der Mann bei Bedarf auch anregendes Material findet. Zumeist ist es heute auch möglich, dass die Partnerin ihm dabei assistiert.
Nicht wenige Männer haben aber Probleme, in einer solch ungewohnten Umgebung zu masturbieren. In diesem Fall besteht die Möglichkeit, das zu Hause zu erledigen. Der Arzt informiert seinen Patienten dann vorab, wie er die Spermaprobe gewinnen, aufbewahren und zur Analyse ins Labor bringen muss.
Vor der Probengewinnung empfiehlt die WHO sexuelle Enthaltsamkeit – optimalerweise für drei bis fünf Tage. Das heißt, in diesem Zeitraum darf der Mann keinen Samenerguss haben. Diese Karenz gewährleistet, dass das Ejakulat maximal viele gesunde Spermien enthält.
Was wird als Erstes beim Spermiogramm untersucht?
Um ein Spermiogramm zu erstellen, beurteilt der Arzt beziehungsweise der Labormitarbeiter das Ejakulat zunächst ohne größere Hilfsmittel. Diese sogenannte makroskopische Untersuchung beinhaltet folgende Kriterien:
- Geruch: Charakteristisch ist ein kastanienblütenartiger Geruch.
- Farbe: Normales Sperma hat eine weißlich trübe Farbe. Bräunliche Verfärbungen können auf Blutbeimengungen hinweisen, geht der Farbton ins gelbliche lässt das auf eine Infektion schließen.
- Volumen: Laut WHO sollte Volumen des Ejakulats pro Samenerguss mehr als 1,5 Milliliter betragen.
- PH-Wert: Der pH-Wert wird mit einem Indikatorpapier bestimmt. Er sollte zwischen 7,2 und 8 liegen.

Mikroskopische Untersuchung
© PhotoDisc/RYF
Welche Werte erhebt die mikroskopische Untersuchung?
Auf die makroskopische folgt dann die mikroskopische Untersuchung der Samenflüssigkeit. Das Labor führt sie durch und nimmt die folgenden Punkte unter die Lupe bzw. das Mikroskop:
- Spermiengesamtzahl: Das gesamte Ejakulat sollte mehr als 39 Millionen Samenzellen enthalten.
- Spermienkonzentration: Hier liegt der Normwert bei mindestens 15 Millionen Spermien pro Milliliter Samenerguss.
- Weiße Blutkörperchen (Leukozyten): Ein Milliliter Ejakulat sollte weniger als eine Million weiße Blutkörperchen enthalten. Eine Unterscheidung der Leukozyten von Spermienvorstufen bzw. abgeschilferten Zellen der Schleimhaut gelingt durch die Peroxidase-Anfärbung.
- Anteil vitaler Spermien: Mindestens 58 Prozent der Spermien müssen lebendig sein. Überprüft wird das meist mit Hilfe eines Farbstoffs, den nur tote Samenzellen aufnehmen – im so genannten Eosin-Test.
- Anteil bewegliche Spermien: Nach den Richtlinien der WHO müssen mindestens 40 Prozent der Samenzellen beweglich sein.
- Anteil vorwärtsbeweglicher Spermien: 32 Prozent der im Ejakulat vorhandenen Spermen sollten sich nach vorne bewegen – also mit dem Kopf voraus. Ob schnell oder langsam spielt gemäß den neuen WHO-Kriterien keine Rolle mehr.
- Anteil normalgeformter Spermien (Morphologie): Samenzellen haben einen regelmäßig geformten ovalen Kopf, ein etwa gleich langes, aber deutlich schmaleres Mittelstück und einen Schwanz, mit dem sie sich in Richtung der Eizelle bewegen können. Dieses normale Erscheinungsbild sollten mindestens vier Prozent der Spermien im Ejakulat aufweisen.
Nicht nur die Normwerte selbst, sondern auch die Art und Weise, wie sie zu bestimmen sind, geben die Richtlinien der Weltgesundheitsorganisation exakt vor. Um beispielsweise den Anteil beweglicher Spermien festzustellen, müssen Ärzte mindestens zwei Mal jeweils 200 Samenzellen unter dem Mikroskop beurteilen. Ermitteln sie zusätzlich zu den genannten Parametern noch Werte wie den Gehalt von Fruchtzucker oder Zink im Ejakulat, sprechen Mediziner von einem erweiterten Spermiogramm. Diese Untersuchung ist aber nur bei speziellen Fragestellungen notwendig.
Was bedeuten die Ergebnisse des Spermiogramms?
Liegen die Ergebnisse seines Spermiogramms innerhalb der Normwerte, gilt ein Mann nach den Richtlinien der WHO zum Zeitpunkt der Untersuchung als zeugungsfähig. Werden die Parameter unterschritten, heißt das aber nicht zwangsläufig, dass der Mann im Umkehrschluss zeugungsunfähig ist. Es bedeutet zunächst nur, dass sein Ejakulat und die darin enthaltenen Samenzellen nicht die optimale Qualität haben. Dies kann verschiedenste Gründe haben, angefangen von Krampfadern der Hoden (sogenannte Varikozele) und Entzündungen der Harn- oder Geschlechtsorgane, über eine Mumps-Infektion in der Kindheit und Hodenverletzungen bis hin zu genetischen und hormonellen Störungen.
Manche dieser Ursachen lassen sich durch eine entsprechende Behandlung beheben, andere nicht. Ganz generell gilt: Ein auffälliger Befund im Spermiogramm zeigt, dass die Fortpflanzungsfähigkeit eines Mannes zum momentanen Zeitpunkt vermindert ist. In welchem Ausmaß und ob es sich dabei nur um einen vorübergehenden Zustand handelt, muss der Arzt dann bei jedem seiner Patienten individuell beurteilen.
Auch bei gesunden, fruchtbaren Männern kann die Spermienqualität stark schwanken. Stress, Nikotin und übermäßiger Alkoholkonsum sind dabei wichtige Einflussfaktoren. Daher muss jedes auffällige Spermiogramm mit einer zweiten Untersuchung bestätigt werden.

Prof. Dr. Christian Stief
© W&B/Privat
Beratende Experten
Professor Dr. med. Christian Stief ist Facharzt für Urologie. Er habilitierte sich 1991 an der Medizinischen Hochschule Hannover. Seit 2004 steht er als Direktor der Urologischen Klinik des Klinikums der Universität München vor. Er ist Herausgeber mehrerer deutsch- und englischsprachiger wissenschaftlicher Bücher und war von 2006 bis 2012 Mitherausgeber der Fachzeitschrift European Urology.

Dr. Matthias Trottmann
© W&B/Privat
Dr. med. Matthias Trottmann, Facharzt für Urologie, Zusatzbezeichnung Andrologie, Urologische Klinik Großhadern, Mitglied des Arbeitskreises Andrologie der Deutschen Gesellschaft für Urologie (DGU). Forschungsschwerpunkte sind die Unfruchtbarkeit beim Mann und neue bildgebende Verfahren in der andrologischen Diagnostik.
Wichtiger Hinweis:
Dieser Artikel enthält nur allgemeine Hinweise und darf nicht zur Selbstdiagnose oder –behandlung verwendet werden. Er kann einen Arztbesuch nicht ersetzen. Die Beantwortung individueller Fragen durch unsere Experten ist leider nicht möglich.