Angeborener Herzfehler: So behandeln Ärzte
Kein normales Herzklopfen, sondern ein beunruhigendes Tsch-Tsch-Geräusch – das hört der Arzt über das Stethoskop oft bei Babys mit einem sogenannten Ventrikelseptumdefekt (VSD). Die Herzscheidewand, die normalerweise die linke von der rechten Herzkammer vollständig trennt, hat dabei ein Loch (siehe Infografik unten). Oft ist es mehrere Millimeter groß.
Die Fehlbildung ist weit verbreitet: Der Defekt stellt mit knapp 50 Prozent den häufigsten angeborenen Herzfehler dar. "Theoretisch kann man einen VSD schon früh im Mutterleib erkennen, praktisch wird er oft erst nach der Geburt festgestellt", erklärt Privatdozent Dr. Kai Thorsten Laser. Der Mediziner ist kommissarischer Direktor und leitender Oberarzt der Klinik für Kinderkardiologie und angeborene Herzfehler am Herz- und Diabeteszentrum NRW (HDZ) in Bad Oeynhausen. "Auch dass der Herzfehler nicht gleich nach der Geburt auffällt, kommt vor."
Beim Ungeborenen verläuft der Blutkreislauf anders
Das liegt an der komplexen Architektur des menschlichen Herz-Kreislauf-Systems. Es besteht aus einer Art Hochdruck- (Körperkreislauf) und Niederdrucksystem (Lungenkreislauf) und entwickelt sich erst nach der Geburt vollständig. Weil Babys im Mutterleib nicht selbst atmen, sondern über die Nabelschnur mit Sauerstoff versorgt werden, wird die Lunge in dieser Zeit vom Blutkreislauf umgangen. Sie ähnelt einem zusammengepressten Ballon und entfaltet sich erst nach der Geburt.
Sobald das Kind selbst atmet, sinkt der Widerstand in den Gefäßen und damit auch der Druck im Lungenkreislauf. Schließlich ist er deutlich niedriger als im Körperkreislauf. Klafft in der trennenden Scheidewand dann ein Loch, schießt beim Zusammenziehen des Herzens Blut von der linken in die rechte Kammer. Das führt auch zu dem Pressstrahlgeräusch, wie oben beschrieben. "Anstatt von der Lunge in den Körper zu fließen", erklärt Kai Thorsten Laser, "fließt ein Teil des sauerstoffreichen Blutes über den VSD in die rechte Herzkammer und dann direkt in die Lungen zurück."
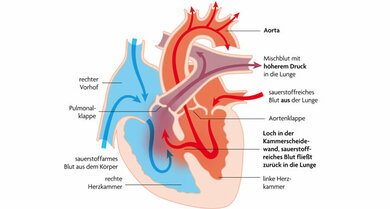
Defekte Herzscheidewand: Bei einem gesunden Herzen ist die linke von der rechten Herzkammer und damit der Körper- vom Lungenkreislauf durch die Herzscheidewand getrennt. Bei einem Ventrikelseptumdefekt klaffen in ihr ein oder mehrere Löcher. Dadurch fließt sauerstoffreiches Blut von der Lunge direkt wieder in die Lunge, anstatt über die Aorta in den unteren und oberen Körper gepumpt zu werden.
© W&B/Dr. Ulrike Möhle
Ventrikelseptumdefekt: Symptome je nach Schweregrad verschieden
Die Kardiologie unterscheidet die Defekte anhand ihrer Lage und Größe. Die Lage bestimmt vor allem die Wahl der Operationsmöglichkeiten; die Größe wirkt sich auf die Herzfunktion und die äußerlich erkennbaren Krankheitszeichen aus. "Dabei ist mit der VSD-Größe nicht die Loch-Größe gemeint, sondern der tatsächliche Blutfluss durch den VSD", erklärt Kardiologe Laser. Landen weniger als 30 Prozent des für den Körperkreislauf bestimmten Blutes in der Lunge, gilt ein VSD in der Regel als klein, bei mehr als 50 Prozent als groß – dazwischen als mittelgroß.
Um den Defekt auszugleichen, verengen sich die Gefäße im Körperkreislauf, das Herz schlägt schneller und kräftiger. Betroffene Babys atmen häufig sehr schnell und schwitzen auffallend – zum Besipiel beim Stillen. Bei mittelgroßem Defekt nehmen Babys aber trotzdem zu und leiden oft unter keinerlei Gedeihstörungen. "Vor allem bei Kindern mit großem VSD ist das anders, bei ihnen zeigen sich Zeichen einer Herzschwäche beziehungsweise einer Überlastung des Herzens", sagt Laser. Nur, wenn diese Schwäche lange unerkannt bleibt, können die Kinder größere Probleme bekommen.
Schlimmste Komplikation kommt heute kaum mehr vor
Was Kai Thorsten Laser am meisten fürchtet, bezeichnet er als "hämodynamische Veränderungen". Dann setzt sich der höhere Druck des linken Herzens im rechten Herzen fort, die Drucktrennung der Scheidewand funktioniert also nicht oder nicht gut genug. Bleibt dies über längere Zeit der Fall, verändern sich die Lungengefäße und mit ihnen der Druck im Lungenkreislauf. "Schlimmstenfalls", erklärt Laser, "wird er von einem Nieder- zu einem Hochdrucksystem." Das Blut fließt dann in die Gegenrichtung und wird nur noch ungenügend mit Sauerstoff angereichert. "Dann hilft nur noch eine Herz-Lungen-Transplantation", meint Laser. Dieses sogenannte Eisenmenger-Syndrom kommt heute in Deutschland kaum mehr vor. "Insgesamt", sagt Laser, "können VSD heute in aller Regel gut erkannt und behandelt werden."
Behandlung richtet sich nach Lage und Größe des Defekts
Wie die Behandlung aussieht, richtet sich danach, wie sich der VSD auf die Herzfunktion auswirkt, wie sich das Kind entwickelt und ob der Defekt zu gefährlichen Druckveränderungen führt. Kleine VSD gelten in der Regel als unproblematisch und können sich auch spontan verschließen, während große Defekte eigentlich immer während der ersten sechs Lebensmonate verschlossen werden. "Wenn aber ein Loch so liegt, dass es andere wichtige Strukturen wie etwa die Aortenklappe gefährdet, muss auch der kleinste Defekt verschlossen werden", betont Kai Thorsten Laser.
Bei mittelgroßen VSD entscheidet der Einzelfall: Betroffene Kinder bekommen beispielsweise für die erste Zeit ein Medikament zur Herzunterstützung und eines, das ihr Blutvolumen reduziert. Dann heißt es warten – manchmal Jahre lang. Oft muss das Loch trotzdem geschlossen werden. Hat es eine geringe Größe, können die Ärzte mit dem Kathether arbeiten: Über winzige Schläuche schieben sie eine Miniatur-Spirale aus einer Titan-Nickel-Kombination durch die Leiste hoch zum Herzen und setzen sie vor das Loch. Jahre später sieht man nichts mehr; die Spirale ist dann komplett überwachsen.
Die Kathetertechnik ermöglicht, dass ein Loch im Herzen mit einem minimalinvasiven Eingriff geschlossen werden kann. Bei großen VSD müssen die Chirurgen meist über den Brustkorb ans Herz. "Auch können wir mit dem Katheter schlecht arbeiten, wenn die Löcher zum Beispiel zu nah an den Pulmonal- und Aortenklappen sind", erklärt Kai Thorsten Laser.
An neuen Möglichkeiten wird geforscht – genauso wie an der Frage, was eigentlich zu den Fehlbildungen führt. Die können Mediziner bislang nämlich kaum beantworten. "Zurzeit werden die Gene, die für die Herzentwicklung zuständig sind, intensiv untersucht", erzählt Laser. Bekommt er einen neuen Patienten, fragt er deshalb die Familie nach einer Blutprobe, die dann in großen Biodatenbanken analysiert wird. "Wir hoffen, zukünftig weitere Risikofaktoren zu kennen."




